Атопический дерматит: причины, симптомы и лечение
Дерматит – это общее название для воспалительных заболеваний кожи, которые могут проявляться различными симптомами, такими как зуд, покраснение, шелушение, отечность и появление высыпаний. Существует множество видов дерматита, каждый из которых имеет свои специфические причины и проявления. Среди наиболее распространенных форм – контактный дерматит, себорейный дерматит, экзема и, конечно же, атопический дерматит.
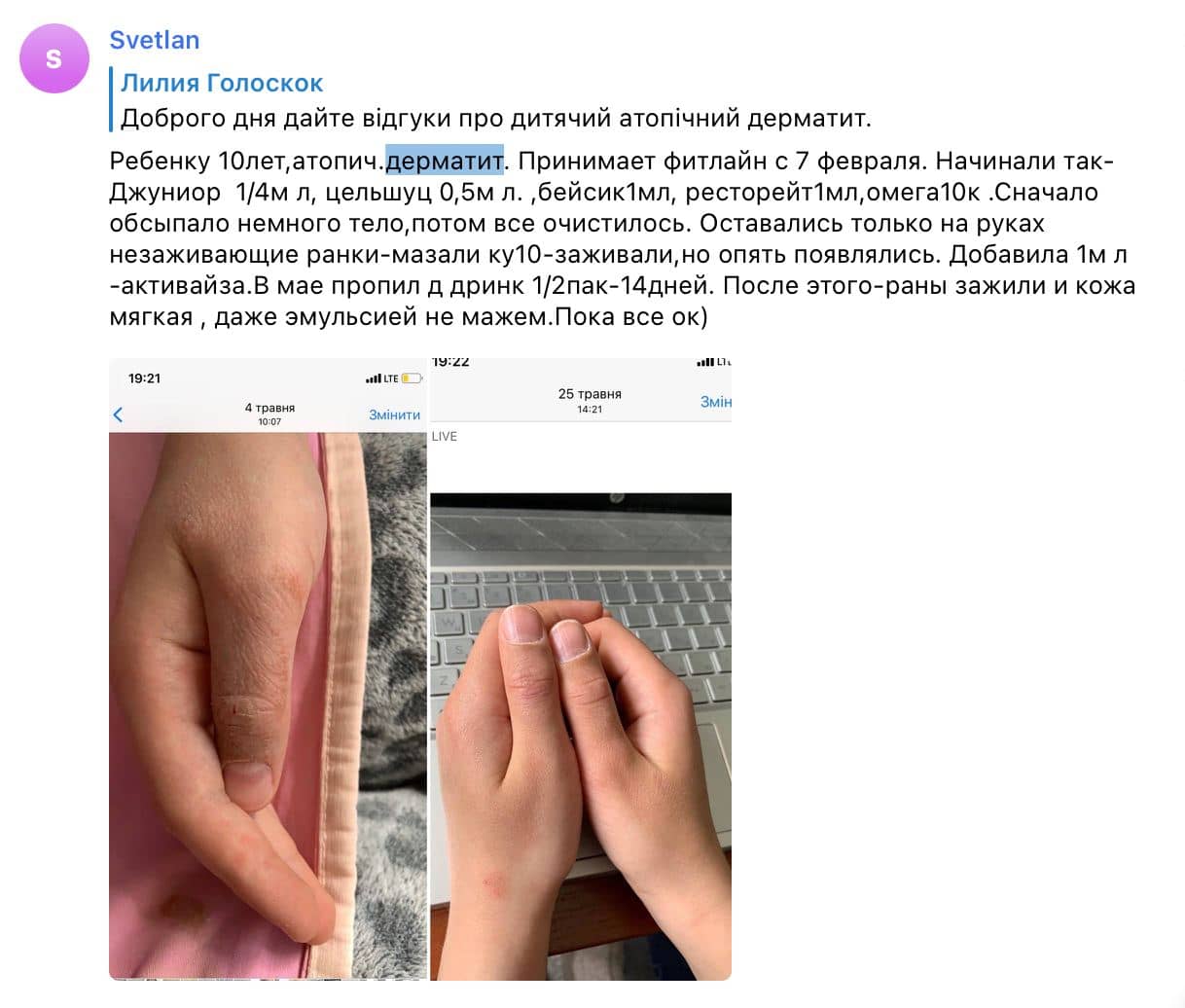
Атопический дерматит, часто называемый детской экземой, является хроническим воспалительным заболеванием кожи, которое характеризуется сильным зудом, сухостью и рецидивирующими высыпаниями. Это заболевание тесно связано с генетической предрасположенностью и нарушениями иммунной системы. У людей с атопическим дерматитом кожный барьер ослаблен, что делает кожу более проницаемой для аллергенов и раздражителей из окружающей среды. Это, в свою очередь, запускает воспалительную реакцию, приводящую к характерным симптомам.
Патогенез атопического дерматита сложен и включает в себя взаимодействие генетических факторов, нарушений иммунного ответа, дефектов кожного барьера и воздействия триггеров окружающей среды. Генетическая предрасположенность играет ключевую роль. Мутации в генах, отвечающих за формирование кожного барьера (например, ген филаггрина), могут приводить к его нарушению. Это снижает способность кожи удерживать влагу и защищаться от внешних факторов. Иммунная система у пациентов с атопическим дерматитом гиперактивна, особенно в отношении Т-хелперов 2 типа (Th2), которые производят цитокины, способствующие воспалению и выработке IgE. Повышенный уровень IgE в крови является характерным признаком атопического дерматита, хотя и не всегда присутствует.
Триггеры окружающей среды играют значительную роль в обострении атопического дерматита. К ним относятся:
- Аллергены: Пыльца, домашняя пыль (клещи домашней пыли), шерсть животных, пищевые аллергены (молоко, яйца, арахис, пшеница, соя), плесень.
- Раздражители: Мыло, моющие средства, парфюмерия, шерстяная одежда, хлорированная вода, пот.
- Климатические условия: Сухой воздух, холод, жара, резкие перепады температур.
- Стресс: Эмоциональное напряжение может усугублять симптомы.
- Инфекции: Бактериальные (например, золотистый стафилококк) и вирусные инфекции могут провоцировать обострения.
Клинические проявления атопического дерматита вариабельны и зависят от возраста пациента. У младенцев (до 2 лет) высыпания чаще всего локализуются на лице (щеки, лоб), волосистой части головы, разгибательных поверхностях рук и ног. Кожа становится красной, отечной, с мокнущими участками и корочками. У детей старшего возраста (от 2 до 10 лет) типичными местами поражения являются сгибательные поверхности конечностей (локтевые и подколенные ямки), шея, запястья и лодыжки. Высыпания приобретают вид папул (мелких узелков), бляшек, сопровождаются выраженным зудом и лихенизацией (утолщением кожи из-за расчесов). У подростков и взрослых атопический дерматит может проявляться на тех же участках, что и у детей старшего возраста, а также на лице, кистях и стопах. Зуд является центральным симптомом, который нарушает качество жизни, приводит к бессоннице, снижению концентрации внимания и эмоциональным проблемам.
Диагностика атопического дерматита основывается на клинической картине, анамнезе заболевания и семейном анамнезе атопических заболеваний (астма, аллергический ринит, пищевая аллергия). Врач оценивает наличие типичных высыпаний, их локализацию, интенсивность зуда, а также наличие других признаков атопии. Для подтверждения диагноза или выявления специфических аллергенов могут быть назначены аллергологические тесты (кожные прик-тесты, определение специфических IgE в крови).
Лечение атопического дерматита является комплексным и направлено на контроль симптомов, предотвращение обострений и улучшение качества жизни пациента. Основные принципы лечения включают:
- Уход за кожей: Регулярное использование эмолентов (увлажняющих средств) является краеугольным камнем терапии. Эмоленты восстанавливают нарушенный кожный барьер, уменьшают сухость и зуд. Их следует наносить несколько раз в день, особенно после купания.
- Противовоспалительная терапия: Для снятия острого воспаления и зуда применяются топические глюкокортикостероиды (ТГКС) различной силы. Они наносятся на пораженные участки кожи. В тяжелых случаях могут назначаться системные кортикостероиды, иммуносупрессанты (циклоспорин, метотрексат) или биологическая терапия (например, дупилумаб).
- Антигистаминные препараты: Для уменьшения зуда, особенно перед сном, могут назначаться антигистаминные препараты первого или второго поколения.
- Контроль триггеров: Важно выявить и по возможности избегать факторов, провоцирующих обострения (аллергены, раздражители, стресс).
- Профилактика инфекций: При появлении признаков бактериальной или вирусной инфекции назначаются соответствующие антибактериальные или противовирусные препараты.
Прогнозирование течения атопического дерматита вариабельно. У многих детей заболевание может регрессировать или значительно уменьшаться с возрастом. Однако у части пациентов оно сохраняется во взрослом возрасте, требуя постоянного контроля и ухода. Важно помнить, что атопический дерматит – это не просто кожное заболевание, а системное состояние, которое требует мультидисциплинарного подхода к лечению и реабилитации. Комплексная терапия, включающая медицинское лечение, правильный уход за кожей и коррекцию образа жизни, позволяет достичь длительной ремиссии и значительно улучшить самочувствие пациентов.